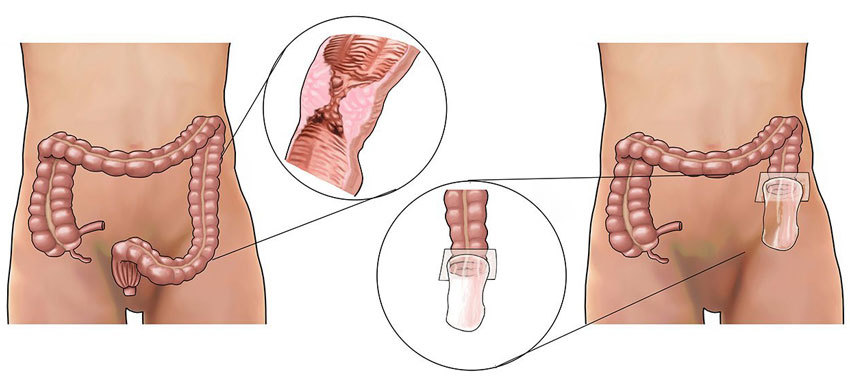
Вывод прямой кишки в бок

Сэм нашла туалет в ближайшем супермаркете. В этом типе толстая кишка остается соединенной с прямой кишкой. This occurs as a result of the contraction or expansion of the wall of the removed intestine. У меня достаточно таких средств, их я получаю на основании инвалидности у меня вторая группа.
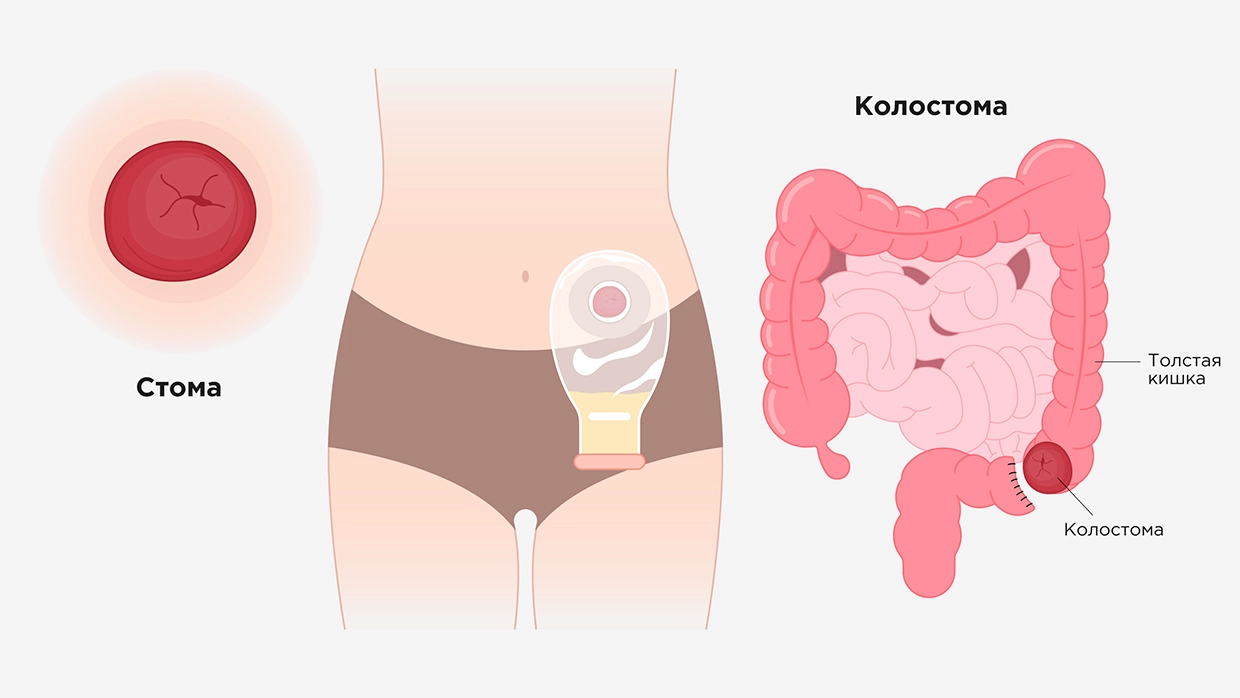
Через некоторое время и только после успешного лечения отверстие может быть закрыто — стома удалена. По уровню расположения все стомы делятся на две группы — тонкокишечные и толстокишечные, и по правилам только толстокишечные именуются колостомой:.
При поражении прямой кишки тоже формируется сигмостома. Чаще всего накладывается сигмостома и трансверзостома. По форме наружная часть может быть «столбиком» или заподлицо соединяться с кожей брюшной стенки — «плоская» стома.

Вне зависимости от вида колостомии оперативное вмешательство должно учитывать индивидуальные особенности болезни и предпочтения пациента. В международной клинике Медика24 каждая стандартная операция — единственная в своём роде, нестандартная хирургия — неповторимая другими учреждениями.
В большинстве случаев колостомия только первый этап хирургического вмешательства, второй -восстановление целостности кишечной трубки, то есть закрытие стомы. Второй этап для пациента самый важный, как правило, при раке планируется с отсрочкой на несколько месяцев, при доброкачественных и воспалительных процессах — на несколько недель.
Всегда предпочтительно плановое хирургическое вмешательство с активной предварительной подготовкой больного, что улучшает течение послеоперационного периода и восстановление пациента. В экстренном порядке колостомия проводится при кишечной непроходимости любой этиологии или «остром животе», то есть когда операция выполняется по жизненным показаниям. Хирургическое вмешательство требует общего наркоза и серьёзного анестезиологического пособия, потому что операция довольно продолжительна.
При плановой хирургии с высокой вероятностью наложения колостомы перед разрезом кожи хирург маркером намечает место вывода кишки на брюшную стенку. В этой зоне не должно быть старых рубцов, выбранная под стому площадка должна быть достаточной для крепления пластины калоприемника.
В зависимости от локализации патологического процесса, выводное отверстие может располагаться в подреберье или чуть выше подвздошной области справа или слева. Отверстие формируется там, где калоприемник не будет деформироваться при движениях корпуса или мешать пациенту, то есть не на линии талии, не в паху, не рядом с тазовыми костями, не у пупка.
После рассечения живота проводится ревизия — тщательный осмотр брюшной полости, далее рассекается кишечник. После резекции патологического участка или гемиколэктомии, на прямой кишке — экстирпации, хирург приступает к созданию колостомы. Затем проводится повторная ревизия и завершающий этап операции — закрытие раны. На операционном столе пациенту наклеивают специальный послеоперационный калоприемник, позволяющий следить за состоянием стомы и перевязывать рану.
Сложность течения послеоперационного периода зависит от исходного заболевания и состояния, в котором пациент попал на операционный стол. В стационаре больному подбирают калоприемник, учитывающий индивидуальные особенности колостомы, учат правильному уходу за ней.
Существуют калоприемники разных конструкций, с определенными интервалами опорожнения или замены. Есть «цельнокроеные» приемники — однокомпонентные, состоящие из мешка с наклеивающейся на отверстие пластиной.
Есть составные двухкомпонентные — отдельно пластина на стому и отдельно мешок. Но рано или поздно все протективные стомы закрываются.
Кому выводят временную стому? Чем ближе анастомоз находится к анальной зоне, тем выше риск протечки в послеоперационном периоде. Если у пациента при этом диабет, атеросклероз, пожилой возраст или другие особенности, то риск повышается еще больше. Если размер опухоли превышает Т2, то такие пациенты требуют предоперационного облучения на эту зону. Облучение улучшает результаты онкологического лечения, но ухудшает вопросы заживления и повышает риски протечки.

У всех таких пациентов выводится протективная стома, которая позволяет спасти им жизнь в послеоперационном периоде и избежать угрожающего жизни осложнения. Если пациент молодого возраста, у него сохранен анус, размеры опухоли не превышают Т1-Т2, не будет облучения, то возможно восстановление целостности кишечника без формирования протективной стомы. Но если болезнь более продвинутая, планируется облучение, пациент курит или есть другие нарушения кровоснабжения, то в такой ситуации лучше сделать операцию в два этапа.
Операции по удалению опухолей кишечника, даже самые сложные, в Больнице израильской онкологии LISOD выполняются лапароскопически. Этот метод помогает избежать шрамов, боли, множества послеоперационных осложнений. Раньше большинство пациентов после операции на кишечнике вынуждены были до конца жизни жить со стомой. Но сегодня все изменилось. Новейшие технологии, лапароскопическая хирургия, аппаратура для накладывания степлерных анастомозов позволяют обеспечить пациентам хорошее качество жизни.
Операции по восстановлению целостности кишечника в LISOD проводятся постоянно, накоплен большой опыт их выполнения. Нашего онколога, хирурга, заместителя главврача по хирургической работе Сергея Байдо знают во всем мире. Именно он с ювелирной точностью проводит такие операции, возвращая пациентам нормальную жизнь.
Мой профиль Мои счета Мои отзывы Мои вопросы Выход. Вход Регистрация. Главная О больнице Медиа-центр Новости Стома: на время или навсегда? Давайте попробуем разобраться, что это такое и в каких случаях без стомы не обойтись. Что такое стома?